|
|
Перинатальная патология в России: уровень, структура
заболеваемости
Л.П. Суханова
(Часть главы "Динамика показателей здоровья рожденного потомства
и перинатальная демография в России в 1991-2002 годах" книги
Л.П. Сухановой Перинатальные проблемы воспроизводства населения
России в переходный период. М., "Канон+ Реабилитация",
2006 272 с.)
Основными показателями здоровья рождающегося потомства
является уровень недоношенности в популяции, заболеваемость и параметры
физического развития.
Недоношенность, связанная прежде всего
с заболеваемостью беременных женщин, оказывает отрицательное влияние
на физическое развитие детей в последующие периоды их жизни и неизбежно
способствует росту не только перинатальной заболеваемости и смертности,
но и инвалидности1.
Рост недоношенности среди новорожденных России отмечается
многочисленными исследованиями и статистическими показателями. При
этом подчеркивается, что, во-первых, частота заболеваний и осложнений
у недоношенных детей выше, чем у доношенных (респираторный дистресс-синдром,
гипербилирубинемия, анемия недоношенных, инфекционные заболевания
и т.д.), а во-вторых, что патология у недоношенного ребенка имеет
свои особенности, сопровождается выраженными нарушениями метаболических
процессов и иммунными расстройствами, что обусловливает максимальный
"вклад" недоношенных детей в перинатальную и младенческую
смертность, а также детскую инвалидность.
Согласно данным статистической формы №32, в течение
анализируемого периода число родившихся недоношенными увеличилось
с 5,55% в 1991 году до 5,76% в 2002 году - с неравномерным ростом
по годам (максимальное значение показателя в 1998 году - 6,53%).
<…>
Проведенный по статистической форме №32 анализ показателя
недоношенности среди новорожденных в сопоставлении с числом родившихся
с низкой массой тела (рис. 37) по федеральным округам России, выявил,
что наибольший уровень недоношенности среди родившихся живыми, как
и число маловесных детей, отмечаются в Сибирском и Дальневосточном
ФО, а минимальное число недоношенных и маловесных детей наблюдается
в Южном ФО, что согласуется с данными анализа структуры родившихся
детей по массе тела, приведенном ранее.
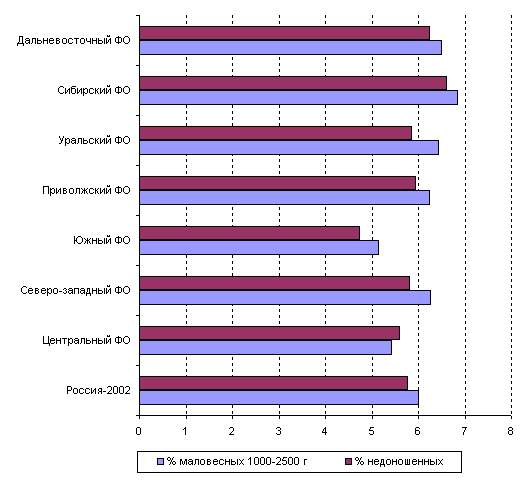
Рисунок 37. Соотношение доли недоношенных и "маловесных"
новорожденных (в % к родившимся живыми) по федеральным округам России
в 2002 году
Характерно, что в Центральном ФО, единственном в стране,
уровень недоношенности (5,59%) превысил число родившихся с низкой
массой тела (5,41%) - при показателях в России 5,76 и 5,99% соответственно.
Анализ заболеваемости новорожденных в
России в течение последних 12 лет выявил прогрессивный устойчивый
рост показателя общей заболеваемости в 2,3 раза - с 173,7‰ в 1991
году до 399,4 в 2002 году (табл. 16, рис. 38), преимущественно за
счет роста числа заболевших доношенных детей (с 147,5‰ в 1991 году
до 364,0‰ в 2002 году), или в 2,5 раза.
Заболеваемость недоношенных детей увеличилась в 1,6 раз за те же
годы (с 619,4 до 978,1‰), что представлено на рис. 3.
Рост заболеваемости новорожденных происходил преимущественно
за счет внутриутробной гипоксии и асфиксии при рождении (с 61,9‰
в 1991 году до 170,9‰ в 2002 году, или в 2,8 раза), а также замедления
роста и недостаточности питания новорожденных, уровень которого
увеличился с 23,6‰ в 1991 году до 88,9‰ в 2002 году, или в 3,8 раза.
На третьем месте по показателю заболеваемости у новорожденных -
неонатальная желтуха, регистрируемая в статистической форме №32
лишь с 1999 года; ее частота составила 69,0‰ в 2002 году.
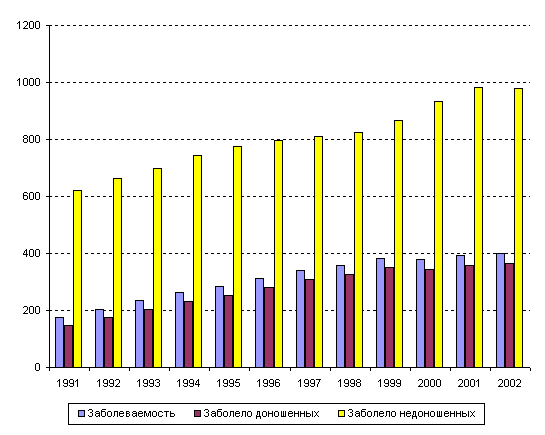
Рисунок 38. Динамика уровня заболеваемости новорожденных
в России (доношенных и недоношенных, на 1000 родившихся соответствующего
гестационного возраста) в 1991-2002 годах
По темпам роста распространенности патологии новорожденных
в течение анализируемых лет (с 1991 по 2002 годы) на первом месте
- гематологические нарушения (5,2 раза), на втором - замедление
роста и недостаточность питания (врожденная гипотрофия) - (3,8 раз),
на третьем - внутриматочная гипоксия и асфиксия при рождении (2,8).
Далее идет внутриутробная инфекция (2,7), родовая травма (1,6) и
врожденные аномалии развития (1,6 раз).
Таблица 16. Заболеваемость новорожденных в России в
1991-2002 годах (на 1000 родившихся живыми)
|
Заболевания
|
1991
|
1992
|
1993
|
1994
|
1995
|
1996
|
1997
|
1998
|
1999
|
2000
|
2001
|
2002
|
2002/1991
|
|
Общая заболеваемость
|
173,7
|
202,6
|
234,7
|
263,5
|
285,2
|
312,9
|
338,7
|
356,5
|
382
|
380
|
393,4
|
399,4
|
229,9
|
|
Заболело доношенных
|
147,5
|
174,3
|
204
|
233,1
|
253,5
|
281,2
|
307,7
|
326
|
349,3
|
345,1
|
357,1
|
364
|
246,8
|
|
Заболело недоношенных
|
619,4
|
661,8
|
697,3
|
743
|
774,9
|
797,4
|
809,3
|
824,1
|
867,5
|
932,5
|
981,6
|
978,1
|
157,9
|
|
Врожденные аномалии
|
18,8
|
20,5
|
22,8
|
24,4
|
25,74
|
27,85
|
29,63
|
30,22
|
29,34
|
29,43
|
30,32
|
29,67
|
157,8
|
|
Замедление роста, недостаточность питания
|
23,6
|
32,2
|
39,6
|
46,4
|
52,2
|
58
|
61,35
|
67,92
|
78,75
|
81,43
|
85,87
|
88,87
|
376,6
|
|
Родовая травма
|
26,3
|
27,9
|
27,6
|
31,5
|
32.5
|
32,7
|
31,6
|
31,3
|
41,7
|
41,1
|
42,6
|
41,9
|
159,3
|
|
-в .т.ч. внутричерепная
|
9,3
|
10
|
9,9
|
9,8
|
9,6
|
8,74
|
7,37
|
6,75
|
3,06
|
2,15
|
1,8
|
1,67
|
18
|
|
Гипоксия внутриутробная и асфиксия в родах
|
61,9
|
78,7
|
96,2
|
113,9
|
127,3
|
143,49
|
158,12
|
171,79
|
175,54
|
176,28
|
169,21
|
170,94
|
276,2
|
|
Респираторный дистесс синдром
|
14,4
|
15,6
|
17,8
|
18,8
|
19,8
|
21,29
|
21,4
|
22,48
|
17,39
|
18,06
|
17,81
|
18,67
|
129,7
|
|
в т.ч. РДС у доношенных
|
5,1
|
5,6
|
6,5
|
7,21
|
7,75
|
9,07
|
8,43
|
9,49
|
5,73
|
6,26
|
5,86
|
6,15
|
120,6
|
|
Внутри утробные инфекции
|
9
|
10,65
|
10,5
|
13,2
|
16,03
|
19,19
|
23,4
|
23,43
|
25,01
|
24,55
|
24,25
|
24,03
|
267
|
|
-в т.ч. сепсис
|
0,33
|
0,28
|
0,32
|
0,40
|
0,34
|
0,41
|
0,42
|
0,42
|
0,59
|
0,50
|
0,44
|
0,35
|
106,1
|
|
Гемолитическая болезнь новорожденных
|
6,10
|
6,20
|
6,60
|
7,00
|
7,53
|
8,02
|
8,56
|
10,35
|
9,32
|
8,89
|
8,41
|
8,68
|
142,3
|
|
Гематологические нарушения
|
2,26
|
3,33
|
4,10
|
5,90
|
6,59
|
8,27
|
9,06
|
9,31
|
10,00
|
10,44
|
11,30
|
11,78
|
521,2
|
|
Неонатальная желтуха
|
|
|
|
|
|
|
|
|
47,31
|
55,49
|
61,58
|
68,99
|
145,8
|
|
ПЕРЕВЕДЕНО НОВОРОЖДЕННЫХ
|
6,17
|
6,64
|
7,31
|
7,99
|
8,17
|
8,72
|
9,17
|
9,11
|
9,28
|
9,01
|
9,11
|
8,89
|
144,1
|
Столь существенное увеличение распространенности гипоксии
и гипотрофии у родившихся детей в последнее десятилетие (рис. 39)
является неизбежным результатом роста экстрагенитальной и акушерской
патологии у беременных женщин, на фоне которой развивается плацентарная
недостаточность и, как следствие последней, задержка внутриутробного
развития плода.
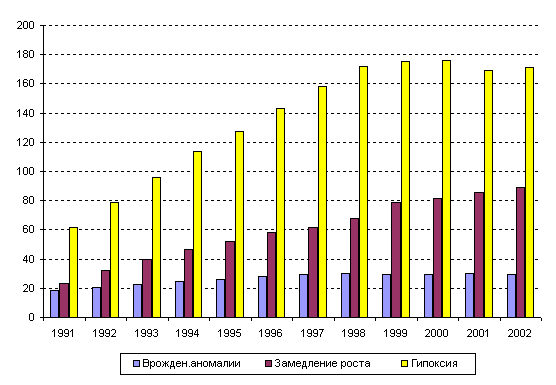
Рисунок 39. Динамика частоты внутриматочной гипоксии,
врожденных аномалий и замедления роста у новорожденных в 1991-2002
годах (на 1000)
При этом важно отметить, что частота замедления роста
и недостаточности питания новорожденных (рис. 39) продолжает прогрессивно
нарастать и в течение последних лет, что подтверждает положение
о продолжающемся серьезном неблагополучии с уровнем здоровья воспроизводимого
потомства. Следует подчеркнуть, что речь идет об объективном критерии
- массо-ростовых показателях новорожденных, не подверженных возможной
ошибочной или субъективной трактовке. Данные об увеличении частоты
замедления роста и недостаточности питания новорожденных согласуются
с представленными выше данными об изменении структуры детей по массе
тела - уменьшении числа крупных и нарастании маловесных новорожденных
в течение анализируемого периода. В свою очередь врожденные нарушения
трофики и перенесенная пренатальная гипоксия и асфиксия при рождении
являются основным фоновым состоянием и причиной развития у ребенка
в последующем неврологической и соматической патологии.
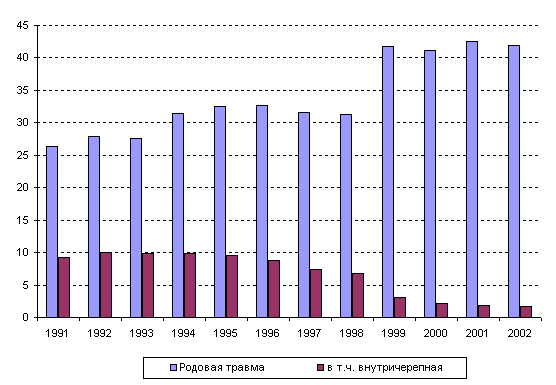
Рисунок 40. Динамика частоты родовой травмы, в том числе
внутричерепной, в России в 1991-2002 годах (на 1000)
Одной из основных проблем перинатологии является родовой
травматизм плода и новорожденного, имеющий большое медико-социальное
значение, поскольку подовая травма детей обусловливает в значительной
степени перинатальную смертность и детскую инвалидность. В течение
анализируемого периода в России отмечается рост частоты родовой
травмы новорожденных (в 1,6 раза) за счет так называемой "другой"
родовой травмы (рис. 40), в то время как частота внутричерепной
родовой травмы резко уменьшилась с 9,3‰ до 1,67‰; подобная динамика
может быть обусловлена, с одной стороны, изменением тактики ведения
родов (увеличением частоты абдоминального родоразрешения), а с другой
- изменением статистического учета этой патологии с 1999 года, когда
в рубрику "родовая травма" стали включать и переломы ключицы,
и кефалогематомы. Это обусловило отмеченный рост в течение последних
4 лет частоты всей родовой травмы (за счет "другой") до
уровня 41,1-42,6‰, что безусловно свидетельствует о недостаточном
уровне акушерской помощи в акушерском стационаре. Так, сегодня травматическое
повреждение в родах имеется у каждого 25-ого родившегося ребенка.
Необходимо отметить, что в течение последних лет в России
- на фоне резкого снижения частоты внутричерепной родовой травмы
(в 2,2 раза с 1998 года по 1999 год) отмечается столь же резкое
(в 2,3 раза) увеличение летальности от этой патологии - с 6,17%
в 1998 году до 14,3% в 1999 году (рис. 41). Среди доношенных детей
летальность выросла с 5,9% в 1991 году до 11,5% в 2003 году, а среди
недоношенных - с 26,4% до 33,2% (!) за те же годы, причем резкий
подъем летальности в 1999 году при снижении частоты заболеваемости
также свидетельствует об изменении диагностических подходов при
данной патологии. Тем не менее, столь высокий уровень летальности,
особенно у недоношенных детей, ставит проблему родового травматизма
новорожденных на первое место среди акушерских проблем в современной
России.
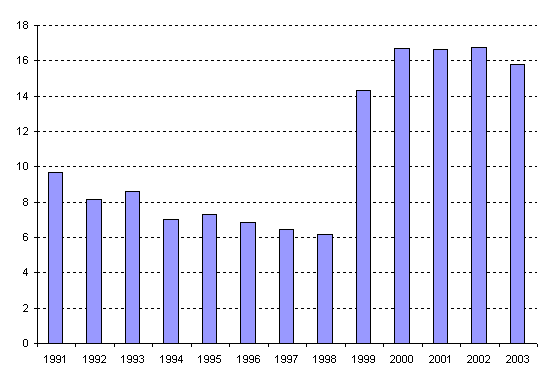
Рисунок 41. Летальность новорожденных от внутричерепной
родовой травмы в динамике 1991-2003 годов (на 100 заболевших)
Чрезвычайно неблагоприятным является рост в России частоты
неонатальной желтухи - с 47,3‰ в 1999 году (с которого началась
их регистрация) в 1,5 раза за три года. Данная патология характерна
для недоношенных детей и новорожденных с морфофункциональной незрелостью,
и рост ее распространенности согласуется с данными о сохраняющемся
высоком уровне недоношенности и задержки внутриутробного развития
плода. Кроме того, нарушению конъюгации билирубина у новорожденного
способствует гипоксическое повреждение гепатоцитов, и таким образом,
рост частоты неонатальной желтухи закономерно связан с увеличением
частоты внутриутробной гипоксии и асфиксии при рождении. В увеличении
частоты желтухи новорожденных нельзя исключить и влияние такого
фактора, как увеличение частоты индуцированных ("программированных")
родов, а также дородового кесарева сечения, при котором родоразрешение
производится в условиях неполной морфофункциональной зрелости ферментных
систем организма плода, в частности, трансферазной системы печени.
Значимость роста неонатальной желтухи возрастает в связи
с увеличением в последнее время в популяции умственной отсталости
детей и патологии нервной системы, поскольку билирубиновая энцефалопатия
в результате тяжелых форм неонатальной желтухи сопровождается значительными
неврологическими расстройствами. В то же время отсутствие возможности
объективного контроля уровня гипербилирубинемии при желтухе во многих
акушерских стационарах страны (некоторые из которых не имеют лабораторий
вообще) может быть причиной развития данной патологии у новорожденных.
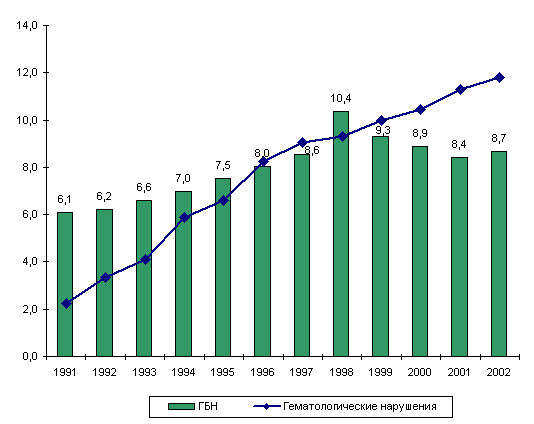
Рисунок 42. Частота гемолитической болезни новорожденных
(ГБН) и гематологических нарушений у новорожденных в России в 1991-2002
годах, на 1000
Рост в стране гемолитической болезни новорожденных в
1,4 раза в 2002 году в сравнении с 1991 годом (рис. 42) также может
обусловить увеличение частоты билирубиновой энцефалопатии у новорожденных.
Представленный рисунок демонстрирует увеличение частоты гемолитической
болезни у новорожденных, максимально выраженное также в 1998-1999
годах.
Обсуждая проблему гемолитической болезни при резус-несовместимости,
необходимо отметить неблагоприятную тенденцию снижения в последние
годы в России специфической иммунопрофилактики резус-конфликта у
резус-отрицательных женщин, что связано в значительной степени с
экономическими факторами - высокой стоимостью анти-резус-глобулина,
на что указывает В.М.Сидельникова2.
Частота респираторного дистресс-синдрома возросла в
течение анализируемого периода с 14,4‰ до 18,7‰, при этом изменение
статистического учета этой нозологической формы с 1999 года оказало
существенное влияние на ее динамику (рис. 43). Однако и при этом
условии рост данной патологии у новорожденных, в том числе у доношенных
детей, характеризует нарастание степени морфофункциональной незрелости,
т.е. той фоновой патологии, которая не учитывается самостоятельно,
однако четко выявляется по косвенным признакам (рост конъюгационной
желтухи, респираторного дистресс-синдрома у доношенных детей).
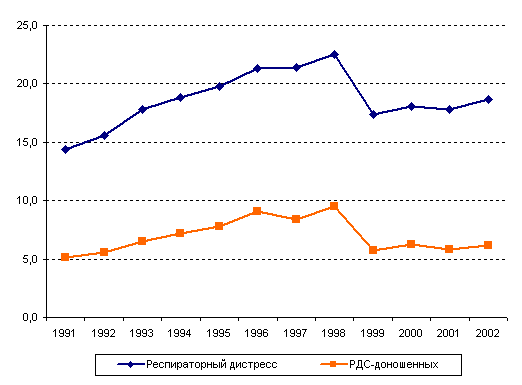
Рисунок 43. Динамика респираторного дистресс-синдрома
(РДС) у новорожденных в 1991-2002 годах и РДС у доношенных детей
(на 1000 соответствующего контингента)
Частота инфекционной патологии, специфичной для перинатального
периода (рис. 44), увеличилась у новорожденных в 2002 году в сравнении
с 1991 годом в 2,7 раз и составила 24,0‰, что в определенной степени
можно было бы объяснить улучшением выявляемости инфекций. Однако
рост септической заболеваемости среди новорожденных, согласующийся
с увеличением септических осложнений у рожениц/родильниц (максимальное
значение показателя и у женщин, и у детей в 1999 году) позволяет
расценить увеличение врожденной инфекционной патологии у новорожденных
как истинное.
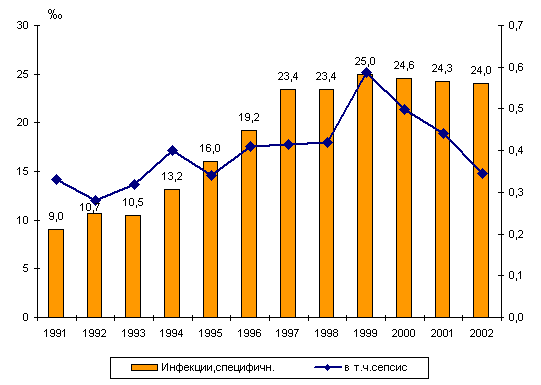
Рисунок 44. Динамика частоты перинатальных инфекций
(диаграмма, левая шкала) и сепсиса (график, правая шкала) у новорожденных
в России в 1991-2002 годах, на 1000
В 2002 году структура заболеваемости новорожденных в
России представляется таким образом: на 1 месте - гипоксия, на втором
- гипотрофия, на третьем - неонатальная желтуха, на четвертом -
родовая травма, на пятом - аномалии развития.
Отмечая особую важность врожденных аномалий (пороков
развития) и хромосомных нарушений, которые хотя и стоят на пятом
месте по частоте неонатальной патологии, но имеют чрезвычайно большое
значение, поскольку обусловливают тяжелую патологию и инвалидизацию
детей, меры по пренатальной диагностике врожденной и наследственной
патологии имеют первостепенное значение. В России отмечается рост
врожденных аномалий у новорожденных с 18,8‰ в 1991 году до 29,7‰
в 2002 году, или в 1,6 раз. Популяционная частота пороков развития
в среднем составляет от 3% до 7%, причем эта патология обусловливает
более 20% детской заболеваемости и смертности и выявляется у каждого
четвертого умершего в перинатальном периоде3. При этом показано,
что при хорошей организации пренатальной диагностики можно сократить
рождение детей с врожденной патологией на 30%4.
Данные статистики и многочисленные исследования убедительно
показывают, насколько велика роль врожденных пороков (ВПР) развития
в структуре заболеваемости и смертности детей. Пороки развития обусловливают
более 20% младенческой смертности (рост показателя до 23,5% в 2002
году среди всех умерших детей до года в России). Популяционная частота
врожденных аномалий развития в среднем составляет от 3% до 7%, а
среди мертворожденных достигает 11-18%5.
При этом существует закономерность: чем ниже уровень ПС, тем выше
частота врожденных пороков. Так, по данным Научного центра акушерства,
гинекологии и перинатологии РАМН, снижение ПС до 4‰-7‰ сопровождалось
резким увеличением (с 14% до 39%) доли пороков развития среди погибших
плодов и новорожденных6.
Распространенность врожденных аномалий среди новорожденных
в динамике 1991-2002 годов представлена на рис. 45.
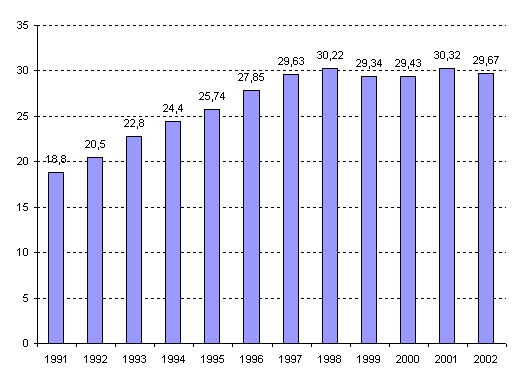
Рисунок 45. Динамика частоты врожденных аномалий у новорожденных
в России в 1991-2002 годах (на 1000 родившихся)
Как видно из табл. 17, в разрезе федеральных округов
России максимальный уровень заболеваемости новорожденных отмечен
в Сибирском ФО, преимущественно за счет доношенных детей. В этом
округе максимальный показатель и гипоксии, и гипотрофии, и респираторных
расстройств, в т.ч. респираторного дистресс-синдрома доношенных,
что характеризует высокую степень морфофункциональной незрелости
среди рождающихся детей.
Таблица 17. Заболеваемость новорожденных по федеральным
округам России в 2002 году (на 1000)
|
|
РОССИЯ
|
Центр-альный ФО
|
Северо-Запад-ный ФО
|
Юж-ный ФО
|
Привол-жский ФО
|
Ураль-ский ФО
|
Сибир-ский ФО
|
Дальне-восточ-ный ФО
|
|
Общая заболеваемость
|
399,4
|
359,3
|
321
|
372,9
|
435,1
|
387,2
|
482,9
|
413,3
|
|
доношенных
|
364
|
324,4
|
279,3
|
342,4
|
400,2
|
349,6
|
447,7
|
375,5
|
|
недоношенных
|
978,1
|
947,2
|
998,2
|
985,2
|
987,7
|
990,3
|
980,4
|
981,5
|
|
Гипотрофия
|
88,87
|
79,15
|
77,07
|
74,45
|
98,6
|
92,42
|
111,52
|
82,85
|
|
Родовая травма
|
41,89
|
40,17
|
40,71
|
37,21
|
45,31
|
38,75
|
48,29
|
38,69
|
|
- в т.ч. ВЧК
|
1,67
|
0,97
|
0,88
|
2,87
|
1,09
|
1,51
|
2,68
|
1,85
|
|
Гипоксия
|
170,94
|
139,57
|
105,38
|
187,12
|
181,28
|
192,92
|
221,68
|
133,06
|
|
Респираторные нарушения
|
36,34
|
34,53
|
26,71
|
37,88
|
42,11
|
31,77
|
42,3
|
22,37
|
|
-в т.ч. РДС
|
18,67
|
16,19
|
13,84
|
17,18
|
21,73
|
20,08
|
23,87
|
11,7
|
|
из них РДС-недоношенных
|
223,65
|
208,06
|
208,16
|
238,51
|
256,39
|
244,67
|
223,28
|
108,96
|
|
РДС-доношенных
|
6,15
|
4,82
|
1,87
|
6,17
|
6,93
|
6,09
|
9,76
|
5,23
|
|
-врожденная пневмония
|
7,6
|
7,02
|
4,97
|
11,58
|
9,18
|
1,78
|
7,51
|
6,09
|
|
Инфекции, специфичные
|
24,03
|
29,38
|
26,72
|
19,14
|
22,49
|
20,65
|
21,15
|
33,28
|
|
-в т.ч. сепсис
|
0,35
|
0,2
|
0,09
|
0,25
|
0,83
|
0,35
|
0,18
|
0,15
|
|
Гематологические нарушения
|
11,78
|
8,23
|
9,66
|
11,35
|
16,34
|
12,97
|
13,22
|
6,65
|
|
ГБН
|
8,68
|
6,89
|
10,96
|
11,1
|
10,35
|
7,54
|
7,03
|
4,73
|
|
Желтуха неонатальная
|
68,99
|
62,15
|
50,52
|
46,6
|
95,07
|
89,68
|
76,64
|
32,28
|
|
Врожденные аномалии
|
29,67
|
42,17
|
27,86
|
21,46
|
25,36
|
25,02
|
30,18
|
30,36
|
Чрезвычайно высокий уровень замедления роста и недостаточности
питания (гипотрофии) новорожденных (каждый девятый - десятый родившийся
ребенок в Приволжском, Уральском и Сибирском ФО) и желтухи (каждый
десятый - двенадцатый) предопределяет высокую заболеваемость детей
более старших возрастов на этих территориях.
Высокая частота родовой травмы в Сибирском округе (48,3‰
при 41,9‰ в России) и внутричерепной родовой травмы в Южном ФО (в
1,7 раз выше общероссийского показателя) характеризует низкое качество
акушерской службы в данных территориях. Максимальный уровень инфекционной
патологии новорожденных отмечен в Дальневосточном ФО, в 1,4 раза
выше, чем в целом по России, а септические осложнения чаще всего
наблюдаются в Приволжском ФО. Там же отмечен наиболее высокий уровень
неонатальной желтухи - 95,1‰, при 69‰ по России.
Максимальная частота врожденных аномалий в Центральном
ФО - 42,2‰ (в 1,4 раза выше общероссийского уровня) диктует необходимость
изучения причин и устранения факторов, вызывающих врожденные пороки
развития плода, а также принятия необходимых мер по повышению качества
пренатальной диагностики данной патологии.
Соответственно росту заболеваемости новорожденных в
России отмечается увеличение числа переведенных новорожденных из
акушерского стационара в отделения патологии новорожденных и второго
этапа выхаживания с 6,2% в 1991 году до 8,9% в 2002 году.
Закономерным следствием увеличения заболеваемости новорожденных
является рост числа хронической патологии у детей, вплоть до выраженных
нарушений в состоянии здоровья, с ограничением жизнедеятельности7.
Роль перинатальной патологии как причины детской инвалидности определяется
разными авторами в 60-80%8. Среди причин, способствующих инвалидизации
детей, значительный удельный вес занимает врожденная и наследственная
патология, недоношенность, экстремально низкая масса тела при рождении,
внутриутробные инфекции (цитомегаловирусная, герпетическая инфекция,
токсоплазмоз, краснуха, бактериальные инфекции); авторы отмечают,
что в плане прогноза особенно неблагоприятными клиническими формами
являются менингит, септические состояния.
Отмечено, что качество перинатальной помощи, а также
реабилитационных мероприятий на этапе лечения хронических заболеваний,
являются нередко основополагающим в формировании инвалидизирующей
патологии. Камаев И.А., Позднякова М.К. с соавторами отмечают, что
в связи с неуклонным ростом числа детей-инвалидов в России очевидна
целесообразность своевременного и качественного прогнозирования
инвалидности в раннем и дошкольном возрасте. На основании математического
анализа значимости различных факторов (условия жизни семьи, состояние
здоровья родителей, течение беременности и родов, состояние ребенка
после рождения) авторами разработана прогностическая таблица, позволяющая
количественно оценить степень риска развития у ребенка инвалидности
вследствие заболеваний нервной системы, психической сферы, врожденных
аномалий; определены величины прогностических коэффициентов исследуемых
факторов и их информативная ценность. Среди значимых факторов риска
со стороны плода и новорожденного основными факторами риска были
задержка внутриутробного развития (ЗВУРП); недоношенность и незрелость;
гипотрофия; гемолитическая болезнь новорожденного; неврологические
нарушения в периоде новорожденности; гнойно-септические заболевания
у ребенка.
Указывая на взаимосвязанность проблем перинатального
акушерства с педиатрическими, демографическими и социальными проблемами,
авторы подчеркивают, что борьба с патологией беременности, обусловливающей
нарушение роста и развитие плода (соматическими заболеваниями, инфекцией,
невынашиванием) наиболее эффективна на этапе прегравидарной подготовки.
Реальным фактором предупреждения тяжелых инвалидизирующих
заболеваний у ребенка является раннее выявление и адекватная терапия
перинатальной патологии, и прежде всего плацентарной недостаточности,
внутриутробной гипоксии, задержки внутриутробного развития плода,
урогенитальных инфекций, играющих немаловажную роль в повреждении
ЦНС и формировании аномалий развития плода.
Шарапова О.В., отмечает, что одной из ведущих причин
неонатальной и младенческой смертности по-прежнему остаются врожденные
аномалии развития и наследственные заболевания; в связи с этим,
по мнению автора, большое значение приобретает пренатальная диагностика
пороков развития и своевременая элиминация плодов с указанной патологией.
В целях реализации мер по улучшению пренатальной диагностики,
направленной на предупреждение и раннее выявление врожденной и наследственной
патологии у плода, повышения эффективности этой работы и обеспечения
взаимодействия в деятельности акушеров-гинекологов и медицинских
генетиков издан приказ Минздрава России от 28.12.2000 № 457 "О
совершенствовании пренатальной диагностики и профилактике наследственных
и врожденных заболеваний у детей".
Пренатальная диагностика врожденных пороков развития,
рассчитанная на активную профилактику рождения детей с аномалиями
развития путем прерывания беременности, включает ультразвуковое
обследование беременных, определение альфа-фетопротеина, эстриола,
хорионического гонадотропина, 17-гидроксипрогестерона в сыворотке
крови матери и определение кариотипа плода по клеткам хориона у
женщин старше 35 лет.
Доказано, что при хорошей организации пренатальной диагностики
можно сократить рождение детей с грубой врожденной патологией на
30%9. Отмечая необходимость антенатальной профилактики врожденной
патологии, В.И. Кулаков отмечает, что при всей своей дороговизне
(стоимость одной процедуры амниоцентеза с биопсией клеток хориона
и определением кариотипа составляет около 200-250 американских долларов)
она экономически выгоднее, чем затраты на содержание ребенка-инвалида
с тяжелой хромосомной патологией.
1 - Баранов А.А., Альбицкий В.Ю. Социальные и организационные
проблемы педиатрии. Избранные очерки. - М. - 2003. - 511с.
2 - Сидельникова В.М. Невынашивание беременности.
- М.: Медицина, 1986. -176с.
3 - Барашнев Ю.И. Перинатальная неврология. М. Наука.
-2001.- 638 с.; Баранов А.А., Альбицкий В.Ю. Социальные и организационные
проблемы педиатрии. Избранные очерки. - М. - 2003. - 511с.; Бокерия
Л.А., Ступаков И.Н., Зайченко Н.М., Гудкова Р.Г. Врожденные аномалии
(пороки развития) в Российской Федерации //Детская больница, - 2003.
- №1. - С7-14.
4 - Кулаков В.И., Барашнев Ю.И. Современные биомедицинские
технологии в репродуктивной и перинатальной медицине: перспективы,
морально-этические и правовые проблемы. // Российский вестник перинатологии
и педиатрии. - 2002. №6. -с.4-10.
5 - Там же.
6 - Там же.
7 - Каграманов А.И. Комплексная оценка последствий
болезней и причин инвалидности в детской популяции: Автореф. дисс.
канд. мед. наук. - М., 1996. - 24 с.
8 - Кулаков В.И., Барашнев Ю.И. Современные биомедицинские
технологии в репродуктивной и перинатальной медицине: перспективы,
морально-этические и правовые проблемы. // Российский вестник перинатологии
и педиатрии. - 2002. №6. -с.4-10; Игнатьева Р.К., Марченко С.Г.,
Шунгарова З.Х. Регионализация и совершенствование перинатальной
помощи. /Материалы IV съезда Российской ассоциации специалистов
перинатальной медицины. - М., 2002. - c. 63-65.
9 - Кулаков В.И., Барашнев Ю.И. Современные биомедицинские
технологии в репродуктивной и перинатальной медицине: перспективы,
морально-этические и правовые проблемы. // Российский вестник перинатологии
и педиатрии. - 2002. №6. -с.4-10
|