|
|
Младенческая смертность в России в XX веке
Е.А. Кваша
(Опубликовано в журнале "Социологические исследования",
2003, №6, с. 47-55)
Младенческая смертность - один из демографических факторов,
наиболее наглядно отражающих уровень развития страны и происходящие
в ней экономические и социальные изменения. В XX веке уровень младенческой
смертности в России снизился почти в 20 раз. Изменилась и ее доля
в уровне общей смертности. Но за этими положительными достижениями
скрыты тенденции, вызывающие серьезную озабоченность. Рассмотрим
динамику и особенности этого процесса.
В начале XX века Россия характеризовалась крайне высокой
смертностью детей до 1 года (младенческой смертностью), что являлось
одной из основных причин высокого уровня смертности в стране в целом.
В 1901 году доля умерших в этом возрасте в общем числе составляла
40,5%. К концу первого десятилетия она стала медленно снижаться
и к 1910 году снизилась до 38%. В этот период российские данные
превышали соответствующие показатели в развитых странах в 1,5-3
раза (рисунок 1). В 1901 году коэффициент младенческой смертности
в России был - 298,8 на 10001, в то время как в Норвегии - 93 на
10002.
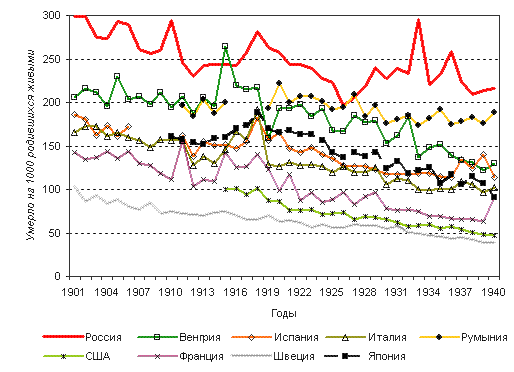
Рисунок 1. Младенческая смертность в первой половине
XX века в ряде стран
(по годам)
Основными причинами смерти детей на первом году жизни
в начале XX века были желудочно-кишечные и инфекционные заболевания,
болезни органов дыхания. Так из 11786 детей, умерших в 1907 году
в Петрограде, 35,8% умерло от желудочно-кишечных расстройств, 21,1%
от врожденной слабости, 18,1% от катарального воспаления легких
и дыхательных путей, на долю инфекционных болезней приходилось 11,0%3.
Российские врачи и социал-гигиенисты во многом связывали
чрезвычайно высокий уровень младенческой смертности с особенностями
вскармливания грудных детей в православных, то есть по большей части
русских семьях, где традиционно было принято чуть ли не с первых
дней жизни давать ребенку прикорм или лишать его вообще грудного
молока, оставлять без матери на попечении старших детей-подростков
или стариков, еда при этом оставлялась на весь день. Представители
других религий жили часто в более худших условиях, но в связи с
тем, что грудное вскармливание детей продолжалось у них довольно
длительное время, смертность детей в этих семьях была гораздо ниже.
Так, И.И. Тезяков отмечал, что в Саратовской губернии4 уровень смертности
детей на первом году жизни (на 1000 родившихся) составлял 270,2
случая, у православных - 286,8%, у раскольников - 241,8%, у лютеран
и католиков - 163,5%, у магометан - 118,4%. О связи уровня смертности
и вероисповедания писали и другие авторы5.
Еще одной причиной высокой смертности, в том числе и
материнской, была неразвитость системы медицинской помощи и родовспоможения,
а также сложная санитарная обстановка труда, быта и жилищных условий,
отсутствие знаний по гигиене, низкая грамотность населения. В России
отсутствовало законодательство об охране материнства и детства,
существовавшее во многих европейских странах уже в течение довольно
длительного времени.
В первом десятилетии XX века коэффициент младенческой
смертности последовательно снижался и достиг 259,6 на 1000 в 1909
году. Однако он существенно вырос в годы первой мировой и гражданской
войн.
В динамике младенческой смертности в Европе в начале
20 века выделяется несколько этапов6. 1). С начала века и до 1910
года - период снижения с различными темпами уровня смертности детей
в возрасте до 1 года; при этом происходит сближение уровней младенческой
смертности различных стран; 2). Период подъемов и снижения уровней
младенческой смертности под влиянием 1-й мировой войны, который
заканчивается в 1919 году резким понижением этих показателей; 3).
Начиная с 1920 года - восстановление процесса снижения младенческой
смертности.
Принятие и постепенная реализация законодательных актов
и декретов об охране материнства и детства, включая охрану труда
беременных женщин, предоставление им отпуска до и после родов, перерывов
в работе для кормления ребенка грудью; развитие системы родовспоможения
и медицинской помощи матери и ребенку; разработка вопросов, связанных
с построением единой системы охраны здоровья матери и ребенка, и
затем создание инфраструктуры ухода за детьми (молочные кухни, ясли,
патронажная система, приюты для грудных детей), проведение санитарно-просветительской
работы как составной части культурной революции в России; положительное
влияние на экономическую и социальную жизнь НЭПа - все эти меры,
продиктованные октябрьскими изменениями, привели к заметному снижению
младенческой смертности в России К 1927 году ее коэффициент достиг
205 на 10007.
В дальнейшем его уровень колебался под влиянием экономических
и социальных катаклизмов, сопровождающих преобразования новой власти.
Свертывание НЭПа, начало индустриализации и особенно коллективизации
сельского хозяйства привели к росту уровня младенческой смертности
(до уровня первого десятилетия XX века). Своего пика он достиг в
1933 году (295,1 на 1000) - годе самого сильного голода. При этом
небезынтересно, что доля умерших в возрасте до 1 года в общем числе
умерших в 1933 году была 24,3%, что ниже чем в 1932-37,3% и 1934
- 30,9%. Лишь к концу 30-х годов уровень младенческой смертности
в России стал постоянно снижаться. Главной причиной такого снижения
можно считать претворение в жизнь мер по охране материнства и детства,
рост санитарной грамотности населения, улучшение качества медицинской
помощи.
Для промышленно развитых стран и стран Европы эти два
десятилетия были в целом годами снижения уровня младенческой смертности,
его сближения между странами. В части из них оно было довольно большим
(в Австрии он снизился в 2,1 раза, в Нидерландах - в 2,2, Швейцарии
- в 2,0, США - 1,8 раза), в других странах - менее заметным (Болгария
- на 5%, Ирландия - 18%, Испания - 17%, Румыния - 26%).
Новое принципиальное снижение младенческой смертности
в России произошло к концу второй мировой войны в результате действия
ряда факторов. В основном - это внедрение в медицинскую практику
антибиотиков и сульфаниламидов8, что привело к сокращению младенческой
смертности от болезней органов дыхания, большинства инфекционных
болезней, а также снижение рождаемости в совокупности с реализацией
мер, направленных на восстановление и улучшение системы обслуживания
матери и ребенка9. В 1946 году уровень младенческой смертности в
России достиг 92 на 1000, что на 74% ниже, чем был в 1940 году.
Младенческая смертность во второй половине XX века
Внедрение в широкую практику новых медицинских препаратов,
развитие здравоохранения, постепенный рост экономического благосостояния
населения в послевоенный период отразились и на уровне младенческой
смертности. К концу 1950-х годов она снизилась почти в 3 раза по
сравнению с послевоенным уровнем в основном за счет причин смерти
экзогенного характера. Исключение составлял только 1947 год, когда
в результате голода младенческая смертность в стране резко выросла
(рис. 2). Далее до начала 70-х годов ее снижение происходило довольно
быстрыми темпами10, и Россия по этому показателю сблизилась с частью
стран ЕС. С 1970-х годов этот процесс замедлился, а в течение нескольких
периодов коэффициент младенческой смертности даже возрастал: 1972-1976
годы (с 21,7 до 25,0 на 1000), 1984 год, 1991-1993 годы (с 17,8
до 19,9 на 1000) и 1999 год. Общее снижение происходило в основном
за счет таких причин экзогенного характера, как инфекционные и паразитарные
болезни, болезни органов дыхания, и эндогенного характера, как болезни
системы кровообращения, врожденные аномалии, состояний, возникающих
в перинатальный период (см. таблицу 1).
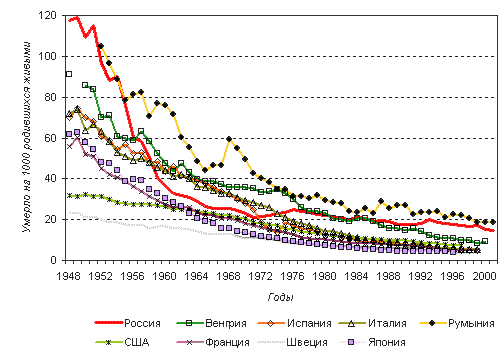
Рисунок 2. Младенческая смертность во второй половине
XX века в ряде стран
(по годам)
Таблица 1. Коэффициенты младенческой смертности в России по причинам
смерти в период с 1960 по 2000 год (на 100000 рожденных живыми)
|
Причины смерти
|
1960
|
1965
|
1970
|
1975
|
1980
|
1985
|
1990
|
1995
|
2000
|
|
Все причины
|
3660
|
2660
|
2300
|
2370
|
2210
|
2070
|
1740
|
1810
|
1533,3
|
|
Инфекционные и паразитарные болезни
|
410,9
|
177,6
|
128
|
232,8
|
317,4
|
239,5
|
133,5
|
126,9
|
92
|
|
Болезни органов дыхания
|
1324,4
|
961,3
|
857,9
|
878,2
|
736
|
481,3
|
247,1
|
241,8
|
165
|
|
Болезни органов пищеварения
|
528,1
|
192,5
|
107,1
|
78,5
|
40,9
|
20,6
|
11,1
|
10,8
|
9
|
|
Врожденные аномалии
|
249,5
|
296,2
|
307,3
|
335,6
|
346
|
366,2
|
370,3
|
417,2
|
355
|
|
Причины перинатальной смерти
|
681,2
|
771,4
|
699,6
|
652,2
|
578,1
|
775,7
|
801,2
|
784,6
|
677
|
|
Несчастные случаи, отравления и травмы
|
76,5
|
182,4
|
131,1
|
111,6
|
112,8
|
114,6
|
71,2
|
100,9
|
9,7
|
В результате к концу XX века уровень младенческой смертности
в России был в 2-5 раз выше, чем в развитых странах мира (2000 год:
Россия - 15,3 на 1000; Швеция - 3,4 на 1000; а Исландия 3,0 на 100011),
то есть при абсолютном уменьшении относительное отставание стало
даже больше, чем было в начале XX века. Более высокими, чем в России,
показатели были только в Румынии и некоторых республиках бывшего
СССР. При этом доля умерших в возрасте до 1 года в общем числе умерших
составила в 2000 году 0,87%.
Есть несколько стран, которые в начале 70-х годов имели
даже худшие показатели младенческой смертности, чем Россия: Греция,
Италия, Португалия, Венгрия, Польша, Болгария. Но сейчас все они
ушли вперед, иногда очень далеко. На рисунке 2 видно, каким было
соотношение уровней младенческой смертности в Италии, Венгрии и
России в 60-х-70-х годах и каким оно стало в конце XX века. Но красноречивее
всего о наших упущенных возможностях говорит пример Португалии,
где в 1960 году младенческая смертность более чем вдвое превосходила
российскую, но за 40 лет снизилась больше чем в десять раз и сейчас
в 2,78 раза ниже (2000 год: 5,5 на 1000 - Португалия и 15,3 на 1000
- Россия).
Изменение компонент младенческой смертности
Отставание России по уровню младенческой смертности
от экономически развитых стран связано, прежде всего, с ее архаичной
структурой. Как известно, младенческая смертность складывается из
неонатальной (в возрасте 0-27 дней жизни) и постнеонатальной (с
28 дня и до конца первого года). Неонатальная смертность, в свою
очередь, подразделяется на раннюю неонатальную (первые 7 дней жизни,
точнее 168 часов) и позднюю (последующие три недели жизни).
Это деление важно, потому что снижение смертности на
разных этапах первого года жизни - задачи разной степени сложности.
Новорожденный наиболее уязвим в первые дни после появления на свет,
потом его уязвимость ослабевает, а защитные силы организма укрепляются.
Чем старше младенец, тем легче, при прочих равных условиях, сохранить
его жизнь. Именно поэтому первые решающие успехи были достигнуты
в борьбе с постнеонатальной смертностью - они-то и обеспечили стремительное
снижение младенческой смертности во многих странах в первой половине
XX века.
В начале 60-х годов в группе стран с самой низкой младенческой
смертностью (тогда это было 17 на тысячу родившихся в Швеции, 18
- в Нидерландах, 21 - в Дании, Финляндии и Швейцарии) неонатальная
смертность составляла 13-16 на 1000, и только 3-4 младенца из каждой
тысячи родившихся умирали после того, как достигли месячного возраста.
Постепенно к странам-лидерам подтягивались и остальные.
К концу XX века в экономически развитых странах в результате
социально-экономического развития, успехов в медицинской науке (в
том числе появления возможности определять состояние здоровья и
патологии плода на разных сроках беременности), в способах диагностики,
лечения и выхаживания детей, сокращения до минимума влияния экзогенных
факторов смерти, в отношении младенческой смертности сложилась ситуация,
для которой является характерным концентрация основной части умерших
детей в возрасте до 1 года в неонатальном периоде, а в нем - на
1-й неделе. Чем ниже уровень младенческой смертности в стране, тем
выше доля смертей, приходящихся на период первого месяца жизни ребенка.
В последние годы на долю неонатального периода в странах с наименьшими
показателями приходилось примерно 65-75% от всей младенческой смертности
(50-60% приходилось на 1-ю неделю жизни). Например, в Италии в 1996
году эта доля составляла 74,5% (ранняя неонатальная 56,1%).
Все это позволяет говорить о приближении в этих странах
к минимально возможному на современном этапе социально-экономического
и медицинского развития уровню младенческой смертности. В России
же, как и в некоторых бывших социалистических странах (Румыния,
Болгария) при росте доли умерших, приходящихся на неонатальный и
ранний неонатальный период эти доли сравнительно невелики (в 2000
году в России она была 59,6%, причем, ранней неонатальной - 43,1%),
что вполне естественно при существующем общем уровне младенческой
смертности, вклада в ее уровень причин экзогенного характера, социально-экономического
и культурного уровня, степени развития системы здравоохранения в
стране.
Сегодня в России уровень неонатальной смертности примерно
такой же, каким был в начале 70-х годов (рисунок 3). В то время
как в развитых странах уровень неонатальной смертности снизился
в 2-4 раза за этот период. Это снижение было одной из составных
частей второго эпидемиологического перехода. И именно с уровнем
неонатальной, в основном ранней неонатальной смертности от причин,
возникающих в перинатальный период, и врожденных аномалий, и с относительно
высокой постнеонатальной смертностью связано отставание России по
уровню младенческой смертности. Как уже отмечалось, снижение младенческой
смертности в развитых странах, было основано на эффективных системах
профилактики патологии беременности и выхаживания новорожденного
и общем развитии системы здравоохранения.
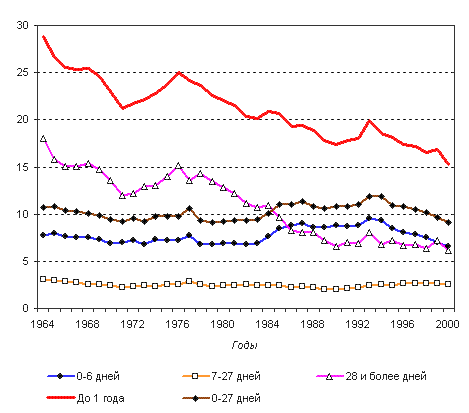
Рис. 3. Динамика трех составляющих младенческой смертности
в России (число умерших в соответствующем возрасте на 1000 родившихся
живыми)
Насколько можно судить по данным о младенческой смертности
и ее составляющих, российская система здравоохранения в части, касающейся
матери и ребенка, к концу XX века как минимум на 30-40 лет отстает
от стран ЕС, США, Японии, даже если не принимать во внимание, что
государственная статистика основана реально на устаревшем определении
живорождения. Таблица 2 показывает, как затянулось это отставание.
Таблица 2. Годы достижения странами ЕС, США и Японией
нынешнего российского уровня младенческой смертности
|
Смертность
|
Россия (2000 год, на 1000 родившихся живыми)
|
Год, после которого показатель всегда был ниже, чем в
России в 2000 году
|
|
Страны ЕС
|
США
|
Япония
|
|
Младенческая смертность
|
15,3
|
1977
|
1976
|
1968
|
|
Неонатальная смертность
|
9,1
|
1980
|
1979
|
до 1970
|
|
в том числе
|
|
0-6 дней
|
6,6
|
1981
|
1982
|
1971
|
|
7-27 дней
|
2,5
|
1976
|
до 1970
|
до 1970
|
|
Постнеонатальная смертность
|
6,2
|
до 1970
|
до 1970
|
до 1970
|
Причины младенческой смертности
Еще один фактор отставания России по уровню младенческой
смертности от развитых стран кроется в структуре ее причин. Сравним
структуру смертности детей до 1 года по причинам смерти в России
и в ряде других стран (см. таблицу 3). Сопоставление показывает,
что у нас все еще очень высока смертность от экзогенных причин,
как уже отмечалось, главных в постнеонатальном периоде. От них,
как правило, умирают вполне жизнеспособные дети. В России смертность
малышей от инфекционных болезней, несчастных случаев, болезней органов
дыхания иногда в десятки раз выше, чем в наиболее развитых странах.
В то же время в России далеко не все в порядке и с эндогенными причинами
- врожденными аномалиями или состояниями, возникающими в перинатальном
периоде. От них обычно умирают дети с пониженной жизнеспособностью,
бороться с ними труднее, они уносят больше всего детских жизней
и в Европе, и в Америке, и в Японии. Но все же там есть, как уже
отмечалось, немалые успехи и в профилактике, и в лечении такого
рода патологий, мы же сильно отстаем. Уровень смертности от перинатальных
причин в России почти не меняется с середины 60-х годов (см. таблицу
1), а на Западе устойчиво снижается.
Таблица 3. Младенческая смертность по причинам смерти
в некоторых странах (на 100000 родившихся живыми)
|
Страна и год
|
Все причины
|
В том числе
|
|
Инфекционные и паразитарные болезни
|
Болезни нервной системы
|
Болезни органов дыхания
|
Врожденные аномалии
|
Отдельные состояния, возникающие в перинатальном
периоде
|
Симптомы, признаки и отклонения от нормы
|
Несчастные случаи
|
|
Австрия, 1998
|
492,4
|
3,7
|
11,1
|
1,2
|
184,7
|
215,4
|
54,2
|
2,5
|
|
Болгария, 1998
|
1442,8
|
97,9
|
26
|
286,1
|
335,1
|
478,9
|
27,5
|
44,4
|
|
Чешская Республика, 1998
|
521,3
|
2,2
|
16,6
|
21
|
151,3
|
261,8
|
9,9
|
28,7
|
|
Эстония, 1998
|
929,2
|
48,9
|
|
97,8
|
277,1
|
366,8
|
32,6
|
97,8
|
|
Франция, 1996
|
476,2
|
8,7
|
21,8
|
7,1
|
116
|
180
|
98,9
|
14,3
|
|
Венгрия, 1998
|
970,2
|
9,2
|
32,9
|
46,2
|
228,2
|
569,4
|
36
|
11,3
|
|
Япония, 1997
|
369,5
|
12,5
|
7
|
16
|
126,3
|
104,9
|
45,1
|
23,3
|
|
Латвия, 1998
|
1499,2
|
114,1
|
10,9
|
65,2
|
450,8
|
668,1
|
65,2
|
59,8
|
|
Португалия, 1998
|
601,7
|
24,7
|
20,3
|
17,6
|
196,5
|
197,3
|
64,3
|
24,7
|
|
Румыния, 1998
|
2051,4
|
101,1
|
48
|
663,3
|
423,9
|
644,3
|
3,4
|
79,6
|
|
Швеция, 1996
|
382,5
|
10,5
|
6,3
|
9,5
|
145
|
140,8
|
35,7
|
4,2
|
|
Великобритания, 1997
|
586
|
19
|
18
|
26
|
112
|
301,6
|
66,3
|
6,5
|
|
США, 1997
|
722,6
|
18,6
|
10,9
|
20,9
|
159,2
|
333,3
|
97,2
|
19,7
|
|
Россия, 2000
|
1533,3
|
92,4
|
26,9
|
164,8
|
354,6
|
677,1
|
28,2
|
97,2
|
Еще разительней отличия в уровне и тренде смертности
от врожденных аномалий, смертность от которых в России устойчиво
растет, тогда как на Западе также снижается. Если в середине 60-х
этот уровень в России был ниже, чем в Великобритании, США, Франции
или Швеции, то в настоящее время в 2-3 раза выше. За все эти отставания
и неблагоприятные тенденции мы и платим в 2-4 раза более высокой
младенческой смертностью. Разрыв "в разах" меньше, чем,
скажем, в случае с инфекционными болезнями, но в абсолютных цифрах
наибольшие потери, определяющие разницу в уровнях младенческой смертности
между Россией и большинством развитых стран, связаны именно с этими
причинами.
Полезным для понимания российской специфики оказывается
сравнение не только с развитыми промышленными странами, но и с менее
развитой Румынией. Российские и румынские показатели младенческой
смертности от разных причин смерти чрезвычайно близки - за единственным
исключением: в Румынии втрое выше смертность от болезней органов
дыхания. Там это главная причина смерти младенцев. Среди стран с
высокой смертностью от болезней органов дыхания - Болгария и Республика
Молдова.
За период с 1960-х годов в России резко снизилась также
смертность от болезней органов пищеварения. Они утратили свою роль
одного из главных источников опасности для жизни младенцев, и сегодня
она примерно такая же, как была в середине 90-х в США, и менее чем
в три раза выше, чем сейчас в странах ЕС и Японии. К сожалению,
этого нельзя сказать об инфекционных заболеваниях, динамика смертности
от них была менее последовательной, и теперь они все еще несут немалую
угрозу детским жизням.
Болезни органов дыхания - самая главная причина смерти
маленьких детей в конце 50-х годов. Она снижалась почти непрерывно
и уменьшилась к концу XX века в 8 с лишним раз. Это одно из главных
наших достижений в области младенческой смертности за последние
40 лет. Правда, и сейчас, как видно из таблицы 2, она в 10-40 раз
выше, чем в странах ЕС, США и Японии. Но все же ниже, чем в Румынии,
Болгарии и Республике Молдова.
Сезонность младенческой смертности
Одна из характерных черт изменений в младенческой смертности
в XX веке - ослабление ее зависимости от времени года. В прошлом,
особенно в XIX - начале XX века, наиболее опасным периодом были
летние месяцы, когда заметно повышалась смертность от желудочных
заболеваний. С течением времени, когда смертность от них удалось
поставить под контроль, на первый план стал выходить зимний пик
младенческой смертности, связанный с подъемом простудных болезней
у младенцев. Установление контроля и над этой причиной смерти создало
условия для почти полного исчезновения сезонных колебаний смертности.
При этом для многих экономических развитых стран уже к 60-м годам
стало характерным или наличие зимней сезонности младенческой смертности
или отсутствие сезонности вообще12.
Для России к началу 50-х годов сезонность продолжала
оставаться характерной с наибольшим пиком в летние месяцы, хотя,
по сравнению с предвоенными, и особенно дореволюционными, годами
доля смертей у детей в возрасте до 1 года, приходящаяся на летние
месяцы, стала меньшей. Высота летнего пика продолжала уменьшаться,
и к середине 60-х годов он почти исчез (рисунок 4). Зато все более
отчетливо стала проявляться зимняя сезонность, которая стала особенно
заметной с конца 60-х годов, что отражает изменение структуры причин
смерти у детей в возрасте до 1 года, в частности, меняющееся соотношение
смертности от болезней органов пищеварения и дыхания. Понемногу
ослабевая, зимняя сезонность сохраняется все же до сих пор, указывая
на роль экзогенных причин смерти.
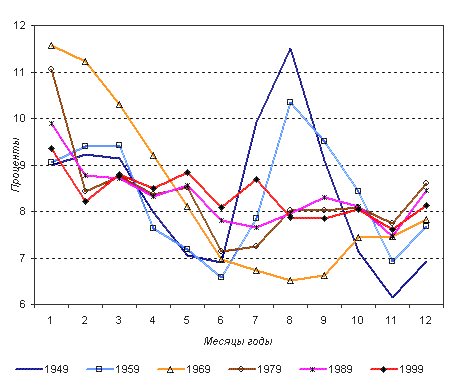
Рис. 4. Сезонность младенческой смертности в России
во второй половине XX века
Как летняя, так и зимняя сезонность в младенческой смертности
в большей степени обусловлена колебаниями в постнеонатальный период.
Именно на этот возраст приходится большая часть умерших от экзогенных
причин, в частности, от болезней органов дыхания, в том числе пневмоний.
По мере того, как на первое место выходит неонатальная смертность,
обусловленная, в первую очередь, эндогенными причинами смерти, опыт
других стран показывает, что сезонность должна ослабевать и постепенно
сходить на нет, но в России этого пока не произошло.
Вместо заключения
Почему же Россия за столетие, при всем ее поступательном
развитии в отношении младенческой смертности (снижение за XX век
в 19,5 раза), не только не уменьшила, но и увеличила разрыв с экономически
развитыми странами мира по этому социально и экономически важному
показателю? Причины, скорее всего, те же, что и были в начале века.
Это социально-экономическое развитие и культурный уровень в стране,
а также расслоение по этим признакам. Большую роль играет также
сложившаяся предопределенность способов ухода за ребенком и помощи
государства в этой сфере (где за женщину и ребенка многое решается).
Еще одним фактором, повлиявшим на относительную стабилизацию
в конце 60-х и повышение в начале 70-х годов, а затем и небольших
темпов снижения в дальнейший период уровня младенческой смертности,
стало то, что до этого было причиной ее достаточно сильного снижения:
развитие системы здравоохранения в 50-60-х годах, внедрение новых
медицинских препаратов, рост числа медицинских кадров (то есть системы,
направленной на борьбу с причинами экзогенного характера), сложившийся
характер ухода за детьми, гигиеническая культура, обычаи и традиции,
то есть все то, что определяется общим культурным и материальным
уровнем семьи на данном этапе. Эти факторы более или менее выполнили
свою задачу и далее уже в других сложившихся условиях не могли влиять
на снижение младенческой смертности в той же степени, как и раньше.
Совокупность этих факторов говорит о том, что необходим
переход на другой уровень здравоохранения (и не только в плане финансирования),
способный бороться не только с экзогенными, но и с эндогенными причинами
смертности новорожденных, внедрять в широкую практику методики,
предотвращающие смерть младенца (в том числе на основе определения
патологий плода и генетических обследований будущих родителей).
С современной системой здравоохранения мы уйти далеко не сможем.
Кроме ее перестройки важен и пересмотр взглядов людей (женщин, беременных,
матерей, семьи), то есть изменение менталитета людей, на состояние
своего здоровья и отношение к нему, что опять нас возвращает к уровню
культуры в стране.
1 - Пересчеты коэффициентов младенческой смертности
за период 1901-1926 годы произведены Е.М. Андреевым
2 - См.: Куркин П.И. Смертность грудных детей. М.,
1925. С. 18
3 - Рассчитано по: Медовиков П.С. Причины детской
смертности. Петроград, 1916. С. 30-31
4 - Тезяков И.И. Материалы по изучению детской смертности
в Саратовской губернии с 1897 по 1901. Саратов, 1904. С. 78-79
5 - См.: Ершов С. Опыт сравнительной демографической
характеристики русской и татарской народностей. СПб., 1888; Грохав
Д.Е. Общественное значение, причины детской смертности и борьба
с ней. М., 1912; Губерт В.О. Современное состояние вопроса о детской
смертности в России и борьбе с нею. Журнал Русского общества охранения
народного здравия. 1911. № 9-10
6 - См.: Куркин П.И. Рождаемость и смертность в
капиталистических государствах Европы. М., 1938. С. 34-35
7 - Младенческая смертность в России за период 1927-1958
годов взята из: Андреев Е.М., Дарский Л.Е., Харькова Т Л. Демографическая
история России: 1927-1959. М., 1998. С. 164-165
8 - См.: Сифман Р.И. К вопросу о причинах снижения
детской смертности в годы Великой Отечественной войны. Продолжительность
жизни: анализ и моделирование. М., 1979. С. 50-60; Аминова РЖ. Снижение
заболеваемости и смертности детей г. Казани за годы Великой Отечественной
войны. Казанский медицинский сборник. Казань, 1947
9 - См.: Zakharov S.V. The Second World War as a
turning point of infant mortality decline in Russia. // Sante et
mortalite des enfants en Europe: Inegalites sociales d'hier et d'aujourd'hui.
Chaire Quetelet 1994. Ed. par Masuy-Stroobant G., Gourbin C. et
Buekens P. Academia-Bruylant/L'Harmattan, Louvain-la-Neuve, 1996.
S. 325-328
10 - Младенческая смертность в России за 1959 год
рассчитана на основе статистических форм. За период 1960-2000. Демографический
ежегодник России. Статистический сборник. М., 2001. С. 190
11 - Данные по европейским странам за период с
1960 года взяты из Recent demographic developments in Europe 2001
12 - Сакамото-Момияма М. Сезонность и смертность
человека. М., 1980. С. 70-80
|